Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV). Choć mogą pojawić się w każdym wieku, często dotykają dzieci i młodzież. Ich powstawanie, choć wydaje się prozaiczne, wynika ze złożonej interakcji między wirusem a układem odpornościowym. Zrozumienie przyczyn ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia.
Infekcja wirusem HPV prowadzi do nadmiernego namnażania się komórek naskórka, co manifestuje się jako charakterystyczne zgrubienie na skórze. Wirus ten jest bardzo rozpowszechniony i istnieje wiele jego typów. Niektóre z nich mają tendencję do powodowania kurzajek na dłoniach i stopach, inne zaś mogą prowadzić do zmian w okolicach narządów płciowych. Zakażenie następuje najczęściej poprzez bezpośredni kontakt z osobą zakażoną lub z przedmiotami, na których wirus przetrwał.
Wiele osób zastanawia się, od czego tak naprawdę bierze się kurzajka. Odpowiedź jest prosta – od kontaktu z wirusem brodawczaka ludzkiego. Wirus ten jest niezwykle zaraźliwy i może przetrwać na różnych powierzchniach, takich jak podłogi w miejscach publicznych (baseny, siłownie), ręczniki, a nawet w drobnych uszkodzeniach skóry. Układ odpornościowy zdrowej osoby często jest w stanie skutecznie zwalczyć wirusa, zapobiegając rozwojowi kurzajek. Jednak osłabiona odporność, np. po chorobie, w wyniku stresu czy w okresie dojrzewania, sprzyja namnażaniu się wirusa i pojawieniu się zmian skórnych.
Kluczowe jest zrozumienie, że kurzajki same w sobie nie są groźne, ale mogą być uciążliwe, bolesne, a w niektórych przypadkach mogą prowadzić do powikłań. Dlatego też, gdy tylko zauważymy niepokojące zmiany na skórze, warto skonsultować się z lekarzem lub farmaceutą, aby dobrać odpowiednią metodę leczenia. Zapobieganie rozprzestrzenianiu się wirusa, poprzez dbanie o higienę i unikanie kontaktu z potencjalnie zakażonymi powierzchniami, jest równie ważne jak samo leczenie.
W jaki sposób wirus HPV powoduje zmiany skórne nazywane kurzajkami
Wirus brodawczaka ludzkiego (HPV) stanowi główną przyczynę powstawania kurzajek. Ten powszechny patogen, obejmujący ponad sto typów, posiada specyficzną zdolność do infekowania komórek nabłonkowych skóry i błon śluzowych. Po wniknięciu do organizmu, wirus atakuje keratynocyty, czyli komórki budujące zewnętrzne warstwy naskórka. Następnie rozpoczyna się proces intensywnego namnażania wirusowego DNA, co prowadzi do niekontrolowanego wzrostu zainfekowanych komórek.
Mechanizm działania wirusa HPV polega na zakłócaniu naturalnego cyklu komórkowego. Wirus integruje swoje materiały genetyczne z materiałem komórki gospodarza, co prowadzi do jej nadmiernej proliferacji i wytworzenia charakterystycznej, nierównej powierzchni kurzajki. Tempo wzrostu zainfekowanych komórek jest znacznie szybsze niż w przypadku zdrowych tkanek, co skutkuje widocznym zgrubieniem na skórze. Wirus może pozostawać w stanie uśpienia przez długi czas, a aktywować się dopiero w sprzyjających warunkach.
Zakażenie HPV następuje zazwyczaj drogą kontaktową. Najczęściej dochodzi do niego poprzez bezpośredni kontakt skóry z zainfekowaną osobą lub przez kontakt z przedmiotami, na których wirus mógł przetrwać. Miejsca takie jak baseny, sauny, siłownie, a także wspólne korzystanie z ręczników czy obuwia, stanowią potencjalne źródła zakażenia. Nawet niewielkie uszkodzenia skóry, takie jak drobne ranki czy otarcia, ułatwiają wirusowi wniknięcie do organizmu i rozpoczęcie procesu infekcji. Wirus jest szczególnie aktywny w wilgotnym środowisku, co tłumaczy jego częstsze występowanie na stopach i dłoniach.
Układ odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. U większości osób zdrowych system immunologiczny potrafi skutecznie zidentyfikować i zniszczyć zainfekowane komórki, zapobiegając rozwojowi kurzajek. Jednak w przypadku osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, stresu lub niedożywienia, organizm może mieć trudności z opanowaniem infekcji. W takich sytuacjach wirus ma większe szanse na rozwój i spowodowanie widocznych zmian skórnych. Długotrwały stres może dodatkowo osłabiać nasz układ odpornościowy, co sprzyja reaktywacji wirusa i pojawieniu się nowych kurzajek.
Z jakich powodów kurzajki mogą pojawiać się u dzieci i dorosłych
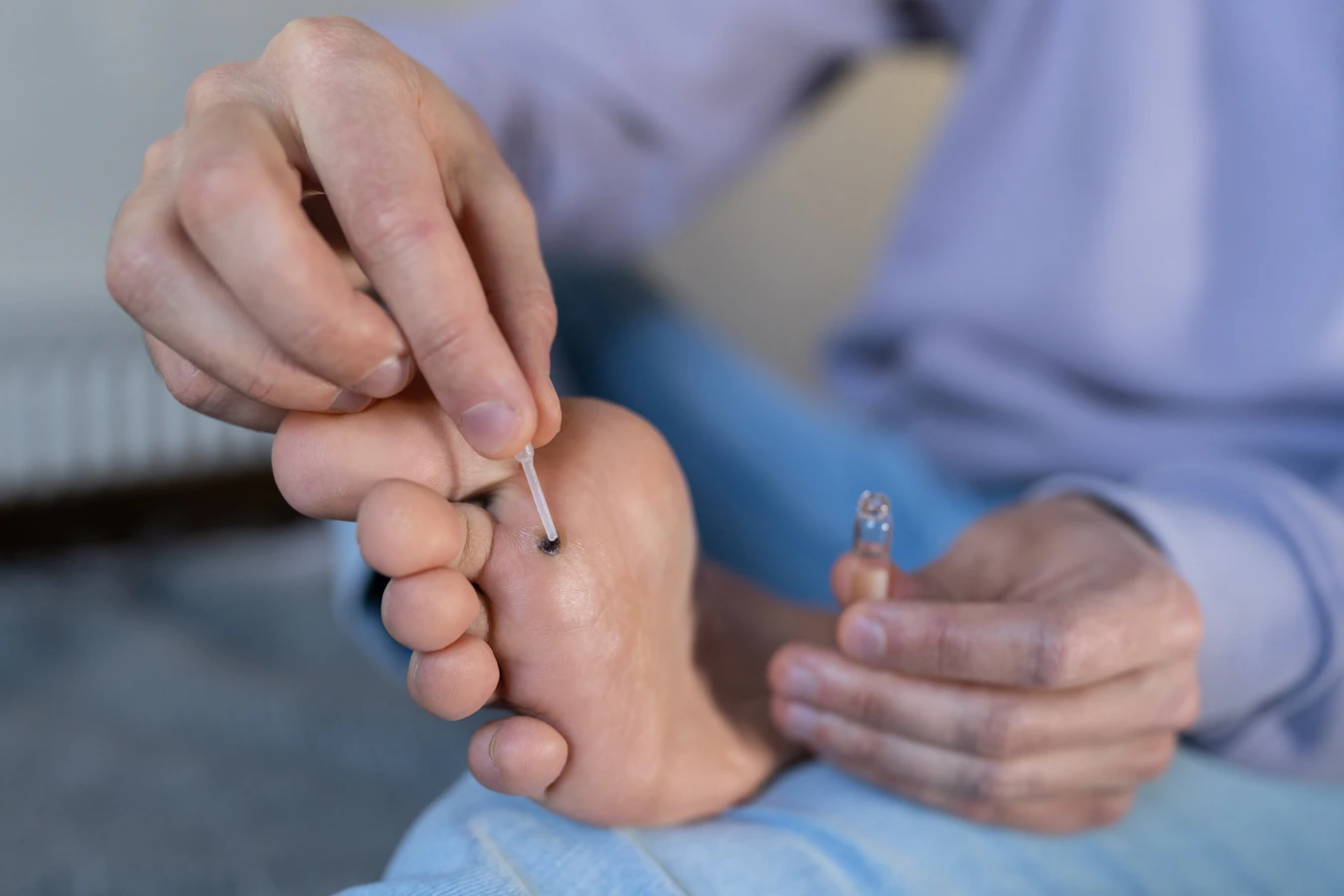
U dzieci, układ odpornościowy wciąż się rozwija i nie zawsze jest w stanie skutecznie zwalczać wszystkie napotkane patogeny. Dzieci, z natury bardziej ciekawskie i skłonne do eksploracji otoczenia, często mają większy kontakt z powierzchniami, na których może znajdować się wirus HPV. Miejsca takie jak place zabaw, piaskownice, baseny czy przedszkola, stanowią potencjalne punkty zapalne. Dodatkowo, dzieci często nie zwracają uwagi na higienę osobistą tak skrupulatnie jak dorośli, co może ułatwiać wirusowi wniknięcie do organizmu przez drobne zadrapania czy skaleczenia. Z tego powodu, gdy dziecko przychodzi do domu z nową kurzajką, należy pamiętać, że zaraziło się nią prawdopodobnie poza domem.
U dorosłych, rozwój kurzajek często wiąże się z osłabieniem układu odpornościowego. Czynniki takie jak przewlekły stres, niedobór snu, niezdrowa dieta, choroby autoimmunologiczne, przyjmowanie leków immunosupresyjnych (np. po przeszczepach organów) czy infekcje takie jak HIV, mogą znacząco obniżyć zdolność organizmu do zwalczania wirusa HPV. Osoby wykonujące zawody związane z częstym kontaktem z wodą (np. pracownicy basenów, gastronomii) lub osoby o obniżonej odporności naskórka (np. z powodu egzemy) są również bardziej narażone na infekcję.
Fizyczne uszkodzenia skóry stanowią bramę dla wirusa. Drobne ranki, zadrapania, pęknięcia naskórka, a nawet suche skórki wokół paznokci, ułatwiają wirusowi HPV wniknięcie do głębszych warstw skóry, gdzie może się namnażać i wywołać powstanie kurzajki. Dlatego też, dbanie o stan skóry, zwłaszcza w okresach zwiększonej podatności na infekcje, jest bardzo ważne. Nawilżanie skóry, ochrona jej przed urazami oraz szybkie opatrywanie ewentualnych ran, mogą stanowić istotną rolę profilaktyczną.
Istotnym czynnikiem jest również kontakt z osobą zakażoną. Wirus HPV jest wysoce zaraźliwy i może przenosić się poprzez bezpośredni kontakt skóra do skóry. Dzielenie się ręcznikami, pościelą, narzędziami do manicure czy obuwiem, również zwiększa ryzyko zakażenia. Należy pamiętać, że osoba z aktywnymi kurzajkami stanowi potencjalne źródło infekcji dla innych.
W jaki sposób zdiagnozować kurzajki i odróżnić je od innych zmian skórnych
Rozpoznanie kurzajek może być proste, jednak czasem wymaga konsultacji z lekarzem, zwłaszcza gdy mamy do czynienia z nietypowymi zmianami skórnymi. Kluczowe jest zwrócenie uwagi na charakterystyczne cechy kurzajek, które pozwalają odróżnić je od innych schorzeń.
Najczęściej kurzajki przyjmują postać niewielkich, twardych, szorstkich narośli o nierównej powierzchni. Mogą mieć barwę zbliżoną do koloru skóry, białawą, a czasem lekko szarawą lub brązowawą. Charakterystyczne dla kurzajek jest obecność drobnych, czarnych kropeczek wewnątrz zmiany. Są to zainfekowane naczynia krwionośne, które często są dobrym wskaźnikiem obecności wirusa HPV. Lokalizacja kurzajek jest bardzo zróżnicowana – najczęściej pojawiają się na dłoniach (palcach, grzbietach rąk), stopach (zwłaszcza na podeszwach, gdzie mogą być bolesne), łokciach i kolanach, ale mogą wystąpić również w innych miejscach na ciele.
Istnieje kilka rodzajów kurzajek, które różnią się wyglądem i lokalizacją:
- Kurzajki zwykłe (brodawki płaskie) – zazwyczaj pojawiają się na grzbietach dłoni i palcach, mają gładką, płaską powierzchnię i mogą być lekko uniesione ponad skórę.
- Kurzajki podeszwowe – występują na podeszwach stóp, często są bolesne przy chodzeniu, mają tendencję do wrastania w głąb skóry i mogą być pokryte zrogowaciałym naskórkiem.
- Kurzajki nitkowate – charakteryzują się wydłużonym, nitkowatym kształtem i najczęściej pojawiają się na twarzy, szyi i powiekach.
- Kurzajki mozaikowe – są to skupiska drobnych brodawek, które zlewają się ze sobą, tworząc większą, płaską zmianę.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak znamiona, brodawki łojotokowe, odciski czy modzele. Znamiona zazwyczaj mają regularny kształt i symetryczną budowę, a ich kolor jest jednolity. Brodawki łojotokowe mają często tłustą, łuszczącą się powierzchnię i mogą mieć ciemniejszy kolor. Odciski i modzele powstają zazwyczaj w wyniku długotrwałego ucisku lub tarcia i mają zazwyczaj stożkowaty kształt z twardym, rogowym czubkiem. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem dermatologiem.
Lekarz, po przeprowadzeniu wywiadu i dokładnym obejrzeniu zmiany skórnej, jest w stanie postawić trafną diagnozę. Czasami, w celu potwierdzenia diagnozy lub wykluczenia innych schorzeń, może być konieczne wykonanie biopsji skóry i badanie histopatologiczne. W przypadku kurzajek podeszwowych, które mogą być mylone z odciskami, lekarz może zastosować specjalne testy lub narzędzia diagnostyczne, aby upewnić się co do etiologii zmiany.
W jaki sposób można skutecznie leczyć kurzajki i zapobiegać ich nawrotom
Leczenie kurzajek może być procesem wymagającym cierpliwości, ponieważ wirus HPV jest trudny do całkowitego wyeliminowania z organizmu. Istnieje wiele metod terapeutycznych, które można zastosować, a wybór najodpowiedniejszej zależy od wielkości, lokalizacji i liczby kurzajek, a także od indywidualnej reakcji organizmu. Zapobieganie nawrotom jest równie ważne, co samo leczenie.
Metody leczenia można podzielić na te dostępne bez recepty oraz te wymagające interwencji lekarskiej. W aptekach dostępne są preparaty do samodzielnego stosowania, takie jak:
- Preparaty zawierające kwas salicylowy lub mocznik – działają keratolitycznie, zmiękczając i złuszczając zrogowaciały naskórek kurzajki.
- Roztwory i maści z substancjami o działaniu wirusobójczym lub immunostymulującym – niektóre z nich mogą zawierać wyciągi roślinne lub substancje chemiczne, które mają na celu zniszczenie wirusa.
- Krioterapię domową – dostępne są zestawy do zamrażania kurzajek za pomocą niskiej temperatury, naśladujące metodę stosowaną przez lekarzy.
W przypadku trudniejszych do usunięcia lub licznych kurzajek, lekarz dermatolog może zaproponować bardziej zaawansowane metody leczenia, takie jak:
- Krioterapia – zamrażanie kurzajki ciekłym azotem, co prowadzi do zniszczenia zainfekowanych komórek. Jest to jedna z najczęściej stosowanych metod.
- Elektrokoagulacja – usuwanie kurzajki za pomocą prądu elektrycznego, który powoduje jej ścięcie.
- Laseroterapia – wykorzystanie wiązki lasera do precyzyjnego usuwania zmian skórnych.
- Leczenie miejscowe preparatami na receptę – lekarz może przepisać silniejsze leki, np. zawierające podofilotoksynę lub inhibitory tymidylobazy.
- Immunoterapia – w niektórych przypadkach stosuje się metody stymulujące układ odpornościowy do walki z wirusem, np. poprzez podawanie antygenów wirusa w postaci zastrzyków lub kremów.
- Leczenie chirurgiczne – w rzadkich przypadkach, gdy inne metody zawodzą, kurzajkę można usunąć chirurgicznie.
Zapobieganie nawrotom kurzajek jest kluczowe. Należy pamiętać o:
- Zachowaniu dobrej higieny osobistej – częste mycie rąk, zwłaszcza po kontakcie z miejscami publicznymi.
- Unikaniu dzielenia się przedmiotami osobistymi – ręcznikami, obuwiem, narzędziami do manicure.
- Chronieniu skóry przed urazami – nawilżanie jej, unikanie długotrwałego kontaktu z wodą, szybkie opatrywanie ran.
- Noszeniu obuwia ochronnego w miejscach publicznych o podwyższonym ryzyku zakażenia – baseny, sauny, szatnie.
- Wzmocnieniu układu odpornościowego – poprzez zdrową dietę, regularną aktywność fizyczną, odpowiednią ilość snu i unikanie stresu.
- Nie drapaniu i nie skubaniu istniejących kurzajek – może to prowadzić do ich rozprzestrzeniania się na inne części ciała.
Ważne jest, aby pamiętać, że nawet po skutecznym usunięciu kurzajek, wirus HPV może pozostać w organizmie i reaktywować się w przyszłości. Dlatego też, regularne obserwowanie skóry i szybkie reagowanie na pojawiające się zmiany są kluczowe dla utrzymania zdrowia.
Kurzajki od czego można się nimi zarazić w miejscach publicznych i jak unikać infekcji
Miejsca publiczne, zwłaszcza te o podwyższonej wilgotności i temperaturze, stanowią idealne środowisko dla rozwoju i rozprzestrzeniania się wirusa brodawczaka ludzkiego (HPV), który jest odpowiedzialny za powstawanie kurzajek. Zrozumienie, od czego można się nimi zarazić w takich miejscach, jest kluczowe do skutecznego zapobiegania infekcji.
Baseny, sauny, jacuzzi, a także prysznice i przebieralnie w klubach sportowych i siłowniach, to miejsca szczególnie narażone na obecność wirusa HPV. Wilgotne i ciepłe środowisko sprzyja przetrwaniu wirusa na powierzchniach takich jak podłogi, ławki, a nawet ręczniki. Osoby zakażone, nawet nieświadomie, mogą pozostawić na tych powierzchniach fragmenty wirusa. Następnie, przez drobne uszkodzenia naskórka – mikrourazy, otarcia, pęknięcia skóry – wirus może łatwo wniknąć do organizmu nowej osoby. Szczególnie narażone są stopy, które często mają bezpośredni kontakt z podłogą w takich miejscach.
Publiczne toalety, choć mniej oczywiste, również mogą stanowić potencjalne źródło zakażenia. Dotykanie klamek, desek sedesowych czy innych powierzchni, na których mógł przetrwać wirus, a następnie dotykanie własnej skóry, zwłaszcza uszkodzonej, zwiększa ryzyko infekcji. Należy pamiętać, że wirus HPV jest bardzo odporny i może przetrwać na powierzchniach przez pewien czas, nawet poza organizmem żywiciela.
Inne miejsca, takie jak sale gimnastyczne, gdzie wiele osób korzysta z tych samych urządzeń, czy nawet wspólne korzystanie z ręczników w hotelach czy na plażach, mogą również sprzyjać przenoszeniu wirusa. Niewłaściwa higena osobista, zarówno własna, jak i innych użytkowników, znacząco zwiększa ryzyko zakażenia.
Aby zminimalizować ryzyko zakażenia kurzajkami w miejscach publicznych, należy przestrzegać kilku kluczowych zasad:
- Zawsze noś klapki lub obuwie ochronne podczas korzystania z basenów, saun, jacuzzi, publicznych pryszniców i przebieralni.
- Unikaj chodzenia boso po wilgotnych, publicznych powierzchniach.
- Nie dziel się ręcznikami, obuwiem ani innymi przedmiotami osobistymi z innymi osobami.
- Po powrocie do domu dokładnie umyj i osusz stopy, a w razie potrzeby zastosuj preparaty dezynfekujące.
- Regularnie kontroluj stan swojej skóry, zwłaszcza stóp i dłoni, i w przypadku zauważenia niepokojących zmian, jak najszybciej skonsultuj się z lekarzem.
- Dbaj o dobrą kondycję swojego układu odpornościowego, ponieważ silny system immunologiczny jest w stanie skuteczniej zwalczać wirusa HPV.
Pamiętaj, że zapobieganie jest zawsze łatwiejsze i tańsze niż leczenie. Świadomość potencjalnych zagrożeń i stosowanie podstawowych zasad higieny to najlepsza ochrona przed niechcianymi kurzajkami.
Od czego może być kurzajka na twarzy i jakie są metody jej leczenia
Kurzajki pojawiające się na twarzy, choć rzadsze niż te na dłoniach czy stopach, mogą być szczególnie uciążliwe i wpływać na estetykę. Zazwyczaj są to brodawki płaskie, które wywoływane są przez specyficzne typy wirusa brodawczaka ludzkiego (HPV). Od czego tak naprawdę może być kurzajka na twarzy i jak można sobie z nią poradzić?
Podobnie jak w przypadku innych kurzajek, główną przyczyną jest infekcja wirusem HPV. Wirus ten może dostać się na skórę twarzy poprzez bezpośredni kontakt z osobą zakażoną, na przykład podczas pocałunków lub dzielenia się kosmetykami. Często wirus przenosi się również poprzez dotykanie zmian skórnych na innych częściach ciała, a następnie dotykanie twarzy. Osoby z osłabionym układem odpornościowym są bardziej podatne na rozwój kurzajek na twarzy.
Brodawki płaskie, które najczęściej pojawiają się na twarzy, charakteryzują się gładką, lekko uniesioną powierzchnią i mają zazwyczaj niewielki rozmiar. Mogą być liczniejsze i występować w skupiskach. Ich kolor jest zazwyczaj zbliżony do koloru skóry lub lekko beżowy. Na twarzy mogą pojawiać się również brodawki nitkowate, które mają wydłużony, cienki kształt i zazwyczaj zlokalizowane są w okolicy oczu i ust.
Leczenie kurzajek na twarzy wymaga szczególnej ostrożności ze względu na wrażliwą skórę i bliskość oczu. Dostępne są różne metody terapeutyczne:
- Preparaty dostępne bez recepty – W aptekach można znaleźć łagodne preparaty zawierające kwas salicylowy lub inne substancje keratolityczne, które można stosować ostrożnie na kurzajkę, unikając kontaktu ze zdrową skórą i oczami. Należy jednak zachować szczególną ostrożność.
- Krioterapię – Zamrażanie zmian skórnych ciekłym azotem jest skuteczną metodą, ale powinno być wykonywane przez doświadczonego lekarza, aby uniknąć uszkodzenia skóry i blizn.
- Laseroterapia – Precyzyjne usuwanie kurzajek za pomocą lasera jest często stosowaną metodą, która minimalizuje ryzyko powstania blizn.
- Elektrokoagulacja – Usunięcie kurzajki za pomocą prądu elektrycznego również może być zastosowane, ale wymaga precyzji, aby nie uszkodzić otaczającej tkanki.
- Leczenie miejscowe preparatami na receptę – W niektórych przypadkach lekarz może przepisać specjalistyczne kremy lub roztwory, które mają na celu zwalczanie wirusa.
- Immunoterapia – W przypadku rozległych zmian lub trudności w leczeniu, lekarz może rozważyć metody stymulujące układ odpornościowy do walki z wirusem.
Bardzo ważne jest, aby nie próbować samodzielnie usuwać kurzajek na twarzy za pomocą ostrych narzędzi, co może prowadzić do infekcji, blizn i rozprzestrzeniania się wirusa. W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej na twarzy, zawsze należy skonsultować się z lekarzem dermatologiem. Wczesna diagnoza i odpowiednie leczenie są kluczowe dla uzyskania najlepszych rezultatów i uniknięcia powikłań.
„`





